内科医の3Dナカノです。今日はヨーロッパリウマチ学会(EULAR)の2006年の診断に関する推奨を取り上げます。痛風を診断するときに内科医が何を考えているか、というお話です
当Blogの痛風・高尿酸血症のまとめ記事は以下をご覧下さい
[痛風・高尿酸血症のお話一覧]
診断:痛風の診断 ←この記事
総論:痛風の一般論 (食事・合併症)
治療1:イタイ!痛風発作の治療
治療2:尿酸値を下げる薬(ULT)のはじめ方
治療3:尿酸値を下げる薬(ULT)の選び方
治療4:尿酸値を下げる薬(ULT)開始後の、痛風の治療目標など
本日の結論:
痛風の診断は、患部に尿酸結晶が出来ている証拠をつかむことで確定します
痛風発作時の血清尿酸値は、高くても低くても、診断に使えません。発作が治まってから血清尿酸値を測定することをオススメします
痛風発作の特徴は6~12時間で最高に達する痛みが、何もせずとも自然に改善することです
関節に細菌が感染している状況で抗菌薬が遅れると、命にかかわる場合があり注意が必要です (見分けがつきにくい場合は救急受診をオススメします)
今日はヨーロッパリウマチ学会(EULAR)の2006年推奨を中心に解説します
言葉の解説をします
典型的な痛風は、
- 繰り返すポダグラ (Podagra)と
- 高尿酸血症 (血清尿酸値が高い)
があるものです
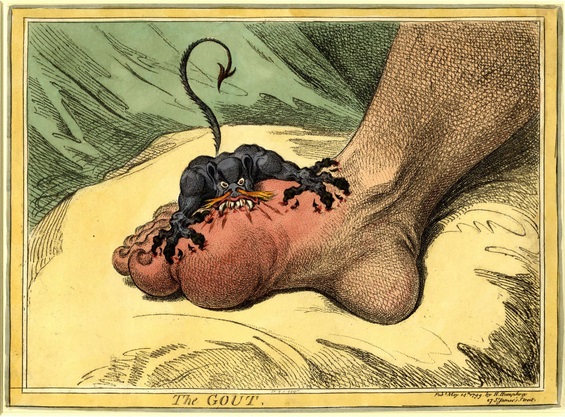
ポダグラとは、
元々「足をぎゅっと捕まえる」という意味で
足の親指(第1母趾)の第2関節(MTP関節)に出現する足の痛風発作の事をさします
James Gillrayが1799年に描いた絵が痛みをよく表現しています
血中の尿酸値は、
- 痛風発作時には、高くても低くても痛風の有無の診断はできません
高尿酸血症の多くのひとで、痛風発作を発症しないことが知られています
また、痛風発作時には腎臓から尿酸が排泄されやすいことが知られているので、発作時に尿酸値の採血をしても正常であることがあります。発作が治まるまで血清尿酸値の採血は待ちましょう
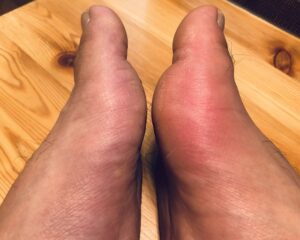
痛風発作の特徴は、
- 痛みと腫れが6~12時間で最高に達し、
- 関節の上に紅斑(赤みを帯びた皮膚)を伴う場合が多い
- また、何もせずとも自然に改善傾向を示す
ことです。細菌感染などの場合、治療をしない限り通常悪くなるというのと大きく異なります
痛風の診断の確定には、
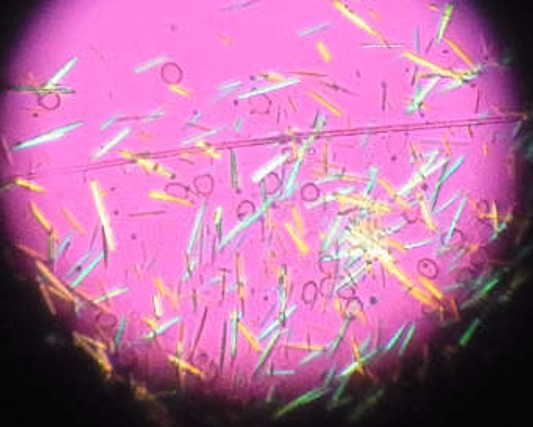
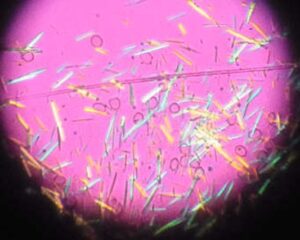
- 関節液中に尿酸結晶が出来ている証拠をつかむ必要があります
発作と発作の間の正常な関節からも尿酸結晶がみつかる場合が多いので、関節液の検査をすると診断の助けになります。関節液の検査では針状の尿酸結晶がみられ、これを偏光顕微鏡という特殊な顕微鏡を使うことで尿酸特有の光の複屈折性を検出することができます
2006年に16世紀神聖ローマ帝国のチャールズ5世のご遺体から尿酸結晶を検出したという報告がありました(N Engl J Med 2006; 355:516)。尿酸結晶が500年以上安定して存在できるというのも驚きです

痛風と紛らわしい病気として、
化膿性関節炎という関節に細菌感染をもたらす病気が知られています。抗菌薬で治療が可能ですが、治療が遅れると手足の切断や死亡につながるので非常に危険な状況です。痛風発作と化膿性関節炎が一緒に起きる場合も知られているので、診察した医師が疑わしいと判断する場合には抗菌薬を使うことがありえます
まとめ:
さて、今日は痛風の診断に関するお話をしました。今回参考にしたガイドラインは2006年のものです。EULARは2016年に治療の推奨を刷新しましたが、診断に関してはこの20年でほぼ進歩がありませんでした。
痛風の診断に際していたずらに尿酸値だけに注目するのではなく、尿酸結晶を確認する事が大切であるという教訓を今一度肝に銘じたいと思います。是非コンテンツを健康長寿にお役立てください!
[痛風・高尿酸血症のお話一覧]
診断:痛風の診断 ←この記事
総論:痛風の一般論 (食事・合併症)
治療1:イタイ!痛風発作の治療
治療2:尿酸値を下げる薬(ULT)のはじめ方
治療3:尿酸値を下げる薬(ULT)の選び方
治療4:尿酸値を下げる薬(ULT)開始後の、痛風の治療目標など

コメント