Image is created by SERVIER MEDICAL ART and partially modified under CC BY 3.0 license
内科医の3Dナカノが糖尿病腎症について解説します。アメリカ糖尿病学会の年末年始恒例イベントの、ガイドライン更新時期がやってきました。内科医3Dナカノは、成人の2型糖尿病(1型糖尿病・妊娠糖尿病・小児・日本で珍しい病気に合併した糖尿病は除く)についてシリーズで取り上げますので、一緒に勉強していってください
本日の結論:
- 糖尿病が原因で腎臓が悪くなる病気で、血液透析・死の原因になりえます
- 年1回以上尿中微量アルブミン・クレアチニンを測定してもらいましょう
- 糖尿病腎症の治療は適切な蛋白摂取・血糖を下げる薬・血圧を下げる薬が有効です
- 糖尿病腎症の場合の蛋白摂取量は0.8g/kg/日が適量です
- SGLT2阻害薬は腎臓を守る糖尿病薬です(GLP-1作動薬は検証中)
- ACEi/ARBは腎臓を守る作用がある降圧薬ですが、
- 脱水などを契機に一時的に腎機能が落ちて電解質バランスが悪くなる場合があります
- ACEi/ARB使用中は定期的にクレアチニンとカリウムの検査がオススメです
結論のもとになったADA推奨は次のとおりです
11.1a 2型糖尿病の患者は最低年1回尿アルブミンクレアチニン比とeGFRを測定する
11.1b 糖尿病腎症がある場合は検査を年1~4回行う
11.2 血糖を最適化し、腎臓病の進行を抑制するべし
11.3 血圧を最適化(血圧変動を減らし)し、腎臓病の進行を抑制するべし
11.4a 微量アルブミン30-299の中等度以上の糖尿病腎症はACEi/ARBを推奨する
11.4b ACEi/ARBを使用中は血清クレアチニンとカリウムを定期的に測定する
11.4c ACEi/ARBを、血圧・eGFR正常の糖尿病患者の1次予防には推奨しない
11.4d クレアチニン30%増でない場合にACEi/ARBを中止しない
11.5a 糖尿病腎症があってeGFR20以上ならSGLT-2阻害薬でCKDとCVDの進行を抑制できる
11.5c 糖尿病腎症があってeGFR20以上ならSGLT-2阻害薬・eGFR25以上ならGLP1作動薬かフィネレノン(日本未発売)を使用すると心血管リスクを抑制できる
11.5d CKD(蛋白尿)でCVDのリスクが高い場合、フィネレノン(日本未発売)の使用により、CKDとCVDの進行が抑制できる
11.6 微量アルブミン300mg/g以上の場合30%以上のアルブミン削減を目指す
11.7 Stage3以上のCKDで蛋白摂取は0.8g/kgとする・血液透析をしている場合は蛋白摂取量増量も検討する
11.8 尿中アルブミン漸増・eGFR漸減・eGFRが30未満の場合は腎臓内科に紹介する
米国糖尿病学会(ADA)推奨2023
言葉の解説をします
糖尿病腎症とは、
- 糖尿病が原因で糖尿病患者さんの腎臓が悪くなる病気です
- 重症になると血液透析が必要になったり死の原因になる恐れもあり、
- 日本で血液透析を導入する原因の4割を占める病気です
- 2型糖尿病の場合糖尿病診断時点で腎症を発症している場合があります
- 高血糖・重症低血糖・高血圧・脂質異常・腎臓病・喫煙がリスクになっています
糖尿病腎症の最初の兆候は、
- 尿中の微量アルブミンを測定することでつかめます
- 尿中微量アルブミン30mg/gクレアチニン以上で腎症1期です
糖尿病の方の尿に出る蛋白異常は他の腎臓病より軽微でも病状が深刻であることがわかっているので、通常他の病気で使用しない「微量アルブミン」という鋭敏な指標で判断されます
たくさん水を飲んだ後の薄い尿だとアルブミンも薄まるので、クレアチニンという物質の量で補正をかけます。蛋白(アルブミン)クレアチニン比については、以前に解説しているのでこちらをご覧ください

ただし、アルブミン尿陽性は、
- 24時間以内の運動
- 感染症・発熱
- うっ血性心不全
- 著しい高血糖・高血圧
- 月経
などの理由でもおこりえます
糖尿病が原因でない腎臓病を疑うのは、
- 蛋白だけでなく潜血も陽性の場合
- 急速な蛋白の増加・急速なeGFRの低下
- 白血球円柱・赤血球円柱など異常な細胞の出現
がみられるときで、その場合には腎臓の検査のために腎臓内科に紹介を受けて精密検査をすることになります。そうでない限り、糖尿病の方の緩やかな蛋白尿の増加・eGFRの低下に関しては精密検査を行わず内服の調整で可能な限り血液透析を避けるよう努力することになります
糖尿病腎症の定期検査は、
- 尿中微量アルブミンとeGFRを最低年1回検査することが推奨されていて、
- 糖尿病腎症があるなら年1~4回検査を繰り返します
- ACEi/ARBを使用中はそれに加えて血清カリウム(K)値の検査が推奨されます
尿中微量アルブミンは尿検査で、eGFRは血清クレアチニン・年齢・性別で計算されるので実質的には血液検査をすることになります。eGFRは腎臓が100点満点で大体何点に相当するかという指標です。詳しくは以前に解説した記事があるのでご覧になってください
糖尿病腎症の重症度は、
尿中アルブミン量と、eGFRの両方が大事です
特に尿中アルブミン量がある場合は血圧・血糖の治療薬の選択に影響します
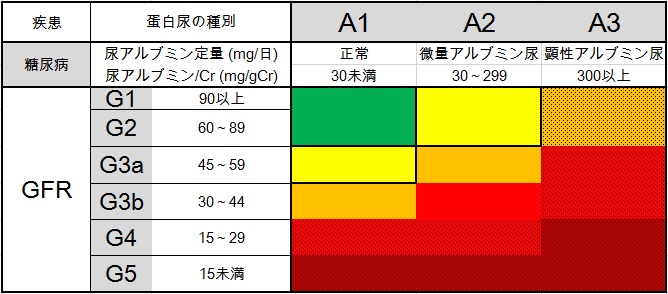
緑→黄→橙→赤→濃赤の順で重症度が上がります
網掛けは腎臓内科受診が推奨されています
急性腎障害(AKI)は、
- 脱水などを契機にクレアチニン値が短期間で倍になる状況で、
- 糖尿病患者さんはそのリスクが高いとされています
- ACEi/ARBは腎臓と血圧の治療に重要な薬ですがAKIのリスクになります
- ACEi/ARB使用中は定期的にクレアチニンとカリウムの検査がオススメです
SGLT2阻害薬やフィネレノン(日本未発売)は一見AKIリスクを上げそうですが、臨床試験の結果比較的安全に使えることがわかっています。ACEi/ARBを使用中にクレアチニン値が30%まで上昇するのは正常な反応であると記載されています。むしろeGFR30未満のケースでも、使用可能な最大量でACEi/ARBを使用しないと臨床試験どおりの腎保護作用が期待できないと強調されています
eGFRが60未満になったときは、
- 高血圧
- 水分の鬱滞:むくみや呼吸困難などのため利尿剤を内服します
- 塩分の異常:カリウム・カルシウム(不整脈の原因)
- 代謝性アシドーシス:だるさ・食欲不振など
- 貧血:鉄や増血剤の補充が必要になります
- 骨の病気:骨粗鬆症が進み血管の動脈硬化が進む
など腎臓病に特有の問題が出現し始めます
糖尿病腎症の治療は、
- 適切な蛋白摂取量と、
- 血糖値を下げる治療(SGLT2阻害薬・GLP-1作動薬)と、
- 血圧を下げる治療(ACEi/ARB・フィネレノン(日本未発売))
の3種類に分かれます
適切な蛋白摂取量は、
- 透析をしていない糖尿病腎症の方は、蛋白0.8g/kg/日の摂取が推奨されます
- それより多いとアルブミン尿・腎機能の悪化のリスクが有り、
- それより少なくしても血糖・心血管のリスク・腎機能にメリットがないからです
蛋白0.8g/kg/日とは、例えば60kgの人で毎日48g蛋白を摂取することを意味しています。血液透析を導入する場合には、1日食塩5.8g以内に抑えると血圧や心血管系のリスクが下がります。カリウムは高くなってしまう場合には制限が必要です。詳細は以前に解説してるので次の記事をご覧ください

SGLT2阻害薬は、
- ブドウ糖の再吸収・体重・血圧・糸球体濾過圧などをすべて低下させ、
- 血糖値を下げる以外の方法でも腎臓を長生きさせる効果が証明されています
- eGFR 20以上の糖尿病腎症の方で使用が推奨されます
- 心血管疾患の抑制作用も証明されています
- 日本では、フォシーガ®・カナグル®・ジャディアンス®・スーグラ®・ルセフィ®・デベルザ®の6種類が使われています
ブドウ糖の再吸収とは、腎臓で尿を作るときに1回原尿(尿のもと)に糖を出してしまってからあとから血中に糖を回収する機構です。SGLT2阻害薬は血中に回収するのを抑える、すなわち尿中に糖を捨ててしまうことで血糖値を下げる薬です。糖が血中から減ると体重・血圧にも良い作用があります
糸球体濾過圧は腎臓が尿を濾すときの圧力のことで、腎臓が悪くなると悪くなった分を取り戻そうと正常より高くなることが知られます。糸球体濾過圧が高くなると腎臓の寿命が縮まるので、多少要らないものを濾す能力を犠牲にしても糸球体濾過圧を下げることがよいと考えられています。糖尿病薬については別途詳細に解説します
GLP-1作動薬は、
- まだ仕組みは解明されていませんが腎臓を長生きさせる可能性が指摘されています
- 心血管疾患の抑制作用が証明されています
日本では、バイエッタ®・ビデュリオン®・ビクトーザ®・リキスミア®・トルリシティ®・オゼンピック®・リベルサス®・マンジャロ®が使われています。糖尿病薬については別途詳細に解説します
メトホルミンを使用する際の注意点(2019年FDA推奨)は、
eGFR30未満ではメトフォルミンは禁忌(使用禁止)
メトホルミン使用中はeGFRを定期的に測定するべき
eGFR45未満ではメトホルミンを開始せず、中止も検討する
eGFRが30~60で造影CTを撮影する場合、メトホルミン休薬を検討する
と2019年にFDAが推奨を出しています。腎臓にはあまりメリットがなく、腎臓が悪い場合に副作用が出やすくなるお薬です
ACEi/ARBは、
- アンギオテンシン変換酵素阻害薬・アンギオテンシンレセプター阻害薬の略称です
- 糸球体濾過圧(SGLT2で前述)を下げることで腎臓を守る働きがあります
- 血圧130/80を目標に最大量の使用が推奨されています
- 血清クレアチニン(Cr)値は30%増までは正常とみなしてよいです
SGLT2阻害薬・フィネレノンの治験ではACEi/ARBを併用していたので、治験どおりの腎保護効果を求めるならしっかりとACEi/ARBを使うことが推奨されています。血圧の下げ過ぎは許容できませんが、腎臓は若干無理して見た目のクレアチニン値を下げているのでACEi/ARB使用後は元の30%増までは許容範囲として対処しています
ACEi/ARBの種類や詳細については以下の記事をご覧ください
血圧正常・eGFR正常の糖尿病患者さんに対して、
- ACEi/ARBの1次予防としての使用は、
- 有効性が定かでないので推奨しないと記載があります
フィネレノン(日本未発売)は、
腎臓病や心血管疾患のリスクが高い人に推奨されています
2020年頃から有効性がわかってきた薬なので今後の動向が注目されます
まとめ:
糖尿病腎症の推奨をまとめた記事はいかがだったでしょうか。個人的にはSGLT2阻害薬とGLP-1作動薬、更に日本未発売のフィネレノンが推奨に食い込んできているのが印象的で、治療の基本が10~15年ぶりに大幅刷新の時期なんだと感じています。最近アップデートされた情報をコンテンツにしていきます。コンテンツを是非健康長寿にお役立てください!





コメント