内科医の3Dナカノです。今日は腎臓が悪いと言われたら!慢性腎臓病(CKD)の診断の一般論です
[慢性腎臓病CKDのお話の一覧]
腎臓病の診断と意義: 尿検査の解釈・慢性腎臓病の診断 ←この記事・重要性
腎臓病の注意点: 食事の注意点・生活の注意点
腎臓病の治療一般論: 血圧の治療・貧血の治療・カルシウム・リン
腎臓病の個別の治療: 腎臓が悪くなる特別な原因がある場合
腎代替療法: なぜ必要か・賢い選び方
本日の結論:
慢性腎臓病とは3か月以上のあいだ、
1. 尿・画像・血液・病理で異常があるないし、
2. GFRが60以下、が続く状態です
採血や検尿で腎臓に異常が出た場合、腎臓の病気が疑われます
内科・腎臓内科外来で詳しい原因を調べてもらいましょう
KDIGOのガイドライン2012や日本腎臓学会のCKDガイド2012・ガイドライン2018などを参考に、日本人向けに内科医3Dナカノが総合的に慢性腎臓病(CKD)の解説をしていきます
言葉の解説をします
腎臓とは、
- 背中の両側に1個ずつある臓器で、
- 老廃物(ごみ)を水に溶かして排泄する役割や、
- 酸素を運ぶ赤血球という細胞を増やす役割を果たしています
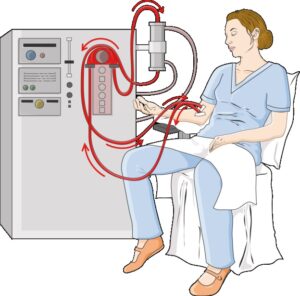
腎臓が完全に機能しなくなった状態を末期腎不全(ESKD)と呼んでいて、老廃物・ミネラル(塩分)バランス・水分バランスなどの調整が出来なくなります。通常は血液透析、時には腹膜透析・腎移植などの方法で腎臓の働きを補完します。心臓・肝臓・肺・腸などはなくなったら人の命が終わってしまう臓器ですが、腎臓はなくなっても命の終わりではありません。ただ、腎不全は決して快適といえる病状ではないですし、様々な予防方法も分かっています。是非学んで賢く予防することをオススメします

慢性腎臓病とは、
3か月以上、
- 尿・画像・血液・病理で異常がある
- GFRが60 mL/min/1.73m2以下
が持続するものと定義されています
ナカノが学生の頃は、慢性腎不全といわれていました。2002年に医学用語のChronic Renal Failure(CRF)が一般の方でも分かり易いChronic Kidney Disease(CKD)に切り替わったのを機に、日本でも慢性腎臓病に名前が変わり、病気の定義も簡略化されました
eGFR(採血+α)とは、
血清クレアチニン値(血液検査の値)・性別・年齢で求められる数字(糸球体濾過量)で、
極端に単純化すると、腎臓の機能が100点満点で何点かという指標です
GFRはGlomerular Filtration Rateの略で、日本語だと糸球体濾過量になります。測定するのに点滴と定時の採血という手間が多くかかるため、多くの場合はeGFR(推算GFR)を計算して使っています。誤解を恐れずに単純化すると、腎臓の機能を100点満点で採点したような指標です。日本人では50以下で問題あり、30以下で腎臓内科の先生と透析などの準備を始めるというような指標です (詳細な腎臓内科医にかかったほうが良い条件は後述)
| グレード | eGFR |
| G1 | 90以上 |
| G2 | 60~89 |
| G3a | 45~59 |
| G3b | 30~44 |
| G4 | 15~29 |
| G5 | 15未満 |
尿蛋白は、
A1・A2・A3の3つのグレードで評価します
| 蛋白尿区分 | A1 | A2 | A3 | |
| 糖尿病 | 尿アルブミン定量 (mg/日) 尿アルブミン/Cr比 (mg/gCr) | 正常 30未満 | 微量アルブミン尿 30~299 | 顕性アルブミン尿 300以上 |
| 糖尿病以外 | 尿蛋白定量 (g/日) 尿蛋白/Cr比 (g/gCr) | 正常 0.15未満 | 軽度蛋白尿 0.15~0.49 | 高度蛋白尿 0.5以上 |
尿検査の解釈だけでも、糖尿病の有無で検査方法と解釈方法が違うので中々煩雑です。別記事で扱っているので、詳細についてはそちらをご覧ください
尿と採血結果で腎臓専門医にかかったほうが良いのは、
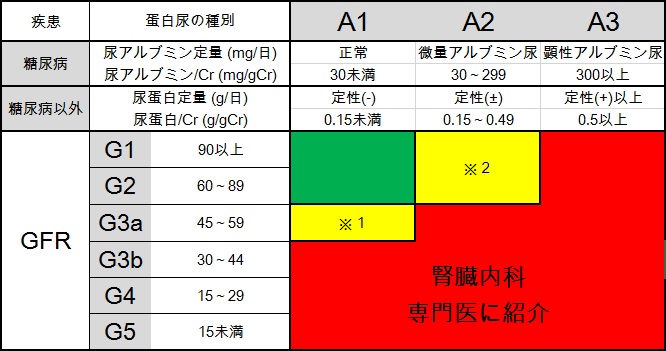
- G3b~G5(eGFR 44以下)の全例
- A3の全例
- G3a(eGFR 45~59)で40歳未満(図の※1)
- A2でG1-2(eGFR 60以上)かつ血尿がある場合(図の※2)
と日本の腎臓学会の推奨がでています
ただし、実際には病院や腎臓内科の先生毎に違って、もう少し早く紹介してほしい(またはもう少し待てると判断される)場合もありますので、主治医の先生にお問い合わせください
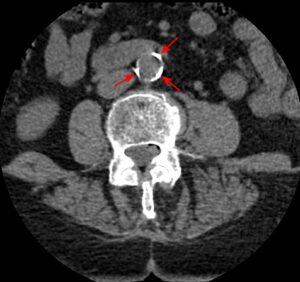
腎臓の画像は、
X線を使わない腹部超音波と、X線を使うCT検査が主なものです。どちらも腎臓の形態・大きさや萎縮(縮むと表面がシワシワになる)を評価しています
腎臓の病理は、
- 腎臓の一部を針で刺して取ってくる精密検査で、
- 検体を採る場所が運よく病気のある部位だと、最終診断がつく検査です
- 痛みや社会的な負担も大きいので、診断に必要な場合以外には通常しません
腎臓は血流が多い臓器で、出血のリスクが高いので入院で行われます。糸球体腎炎(腎臓自体の炎症)の原因がわからない時や、がんの診断の確定を目的に行われます。かなり専門的な検査なので結果の解釈は主治医の先生や病理の先生にお任せ下さい
まとめ:
今日は腎臓の異常が指摘された時の検査のお話をしました。3ヶ月以上、尿・血液・画像・病理の異常か、GFR(糸球体濾過量)が60以下が持続したら、慢性腎臓病という状態にあります。今後慢性腎臓病の詳しいお話をしたいと思いますので、是非コンテンツを健康長寿にお役立てください!




コメント